El uso de la oxigenoterapia hiperbárica y la inclusión de mezclas de gases enriquecidas con oxígeno y el buceo técnico, han provocado un aumento significativo de la importancia de esta disyuntiva.
El oxígeno hiperbárico (OTH) para tratamientos médicos se inició en la década de 1950. El Dr. Boerema, un cirujano neerlandés, trabajó con la Marina Real Holandesa para aumentar la presión parcial de oxígeno (Po2) en el tejido de un paciente utilizando una cámara hiperbárica. Fue el primer caso de tratamiento de este tipo.
Este tratamiento consiste en respirar oxígeno al 100% en una cámara presurizada, con una presión mínima de 142 kPa (1.4 ata). La oxigenoterapia hiperbárica (OTH) se utiliza con fines terapéuticos en diversas afecciones clínicas, y en buceo, en procedimientos de descompresión para acelerar la eliminación de gases inertes. A diferencia del oxígeno normobárico, el oxígeno hiperbárico puede causar toxicidad pulmonar, como irritación traqueobronquial, disminución de la capacidad vital (CV) y edema pulmonar. Además, puede afectar al sistema nervioso central (SNC) y provocar toxicidad neurológica con diversos síntomas, como ansiedad, náuseas, alteraciones de la visión y la audición, fasciculaciones musculares, parestesias, inconsciencia y convulsiones.
Por lo general, para tratar afecciones que no están relacionadas con el buceo, se requiere aplicar presiones entre 203 kPa y 254 kPa, lo que equivale a una profundidad de 10 a 15 metros en agua de mar, respectivamente. Esto puede dar lugar a toxicidad pulmonar o del sistema nervioso central (SNC) del paciente, debido al exceso de oxígeno. Para minimizar este riesgo, el Dr. Hendricks y sus colegas (1977) observaron que las manifestaciones de toxicidad pulmonar por oxígeno se presentaban más tarde en individuos expuestos a 2,0 ATA de oxígeno, y en ciclos de 20 minutos seguidos de 5 minutos de gas normóxico (21% de oxígeno) en lugar de una exposición continua.
Estas son las llamadas «pausas de aire”, que se utilizan tanto para el tratamiento de accidentes de descompresión como para otras patologías clínicas. Aunque han sido utilizadas durante más de 40 años, hasta hoy, existe un debate sobre su eficacia y si su uso puede aumentar o no, el riesgo de convulsiones.
Los trabajos de investigación tanto en animales como en voluntarios, han demostrado que la interrupción programada y reiterada de la exposición a presiones parciales elevadas de oxígeno, puede aumentar la tolerancia a los efectos negativos de la intoxicación por oxígeno en seres humanos y en pequeños mamíferos.
Teniendo en cuenta que se desconoce el mecanismo exacto de la toxicidad por O2 en el SNC, las medidas preventivas disponibles son limitadas. Sin embargo, sí se ha demostrado, que la susceptibilidad de un individuo a padecerla es muy variable día a día. Diversos tratamientos han demostrado su eficacia en la prevención de las convulsiones inducidas por el oxígeno hiperbárico mediante experimentos con ratas y ratones. El óxido nítrico (ON) desempeña un papel importante en la toxicidad del O2 en el SNC, y se ha demostrado que la inhibición de la sintetaza del ON previene las convulsiones en ratones. La administración de Ácido gamma aminobutírico (GABA) también ha sido eficaz para proteger a las ratas de las convulsiones.
No obstante lo visto hasta acá, la toxicidad del oxígeno en el sistema nervioso central durante el tratamiento con oxígeno hiperbárico (OTH) es muy poco frecuente, a pesar de lo cual, muchos centros han creado sus propios protocolos terapéuticos.
El Dr. Marvin Heyboer III y colegas, en un estudio retrospectivo sobre 931 pacientes que realizaron un total de 23.328 tratamiento hiperbáricos en el Hospital Universitario de SUNY Upstate Medical University, reportaron una incidencia de manifestaciones de toxicidad neurológica por oxígeno de 0/10.000 tratamientos a 2.0 ata; 15/10.000 tratamientos a 2.5 ata y 51/10.000 tratamientos a 2.8 ata. Todos los tratamientos se realizaron con «pausas de aire».
Por otro lado, durante una auditoría llevada a cabo en ocho centros hiperbáricos de Australia, la Dra. Sherlock y colegas, presentaron el resultado obtenido durante un período de cinco años, en el cual fueron tratados 5.193 pacientes que recibieron un total de 96.670 tratamientos, a 2.4 ata, y la incidencia de toxicidad del SNC por el oxígeno, fue de 2.4/10.000 tratamientos.
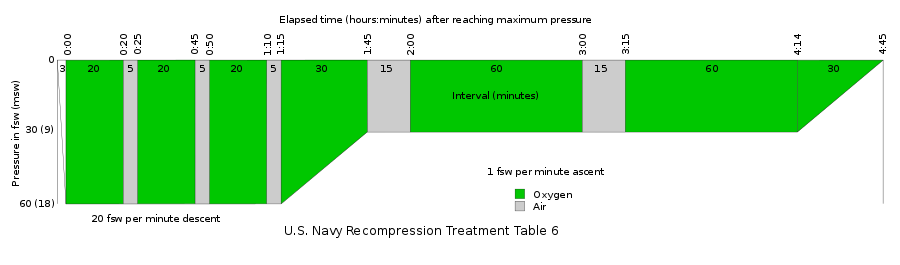
Pero sin lugar a dudas, el trabajo con más casuística, fue el que presentaron el Dr. Diogo Costa y colegas, de la Marina de Portugal. Evaluaron la incidencia de convulsiones en pacientes que recibieron un total de 180.000 tratamiento de OTH a lo largo de 20 años. Compararon los resultados con la inclusión de «pausas de aire» de 5 minutos en los planes de tratamiento. La incidencia de convulsiones en los perfiles SIN «pausa de aire» fue de 3,9 por cada 10.000 tratamientos, mientras que con la incorporación de una «pausa de aire» de 5 minutos, la incidencia disminuyó a 1,2 por cada 10.000 tratamientos. Los tratamientos se realizaron entre 2.5 y 2.8 ata.
Yo soy de la opinión, que las “pausas de aire” son necesarias para minimizar los efectos indeseables del oxígeno. De igual manera, les da la oportunidad a los pacientes de oxigenoterapia hiperbárica, de descansar de la máscara. En cuanto a los buzos que realizan tratamientos recompresivos, les da la posibilidad de hidratares, o incluso beber líquidos calientes para mitigar el frío.
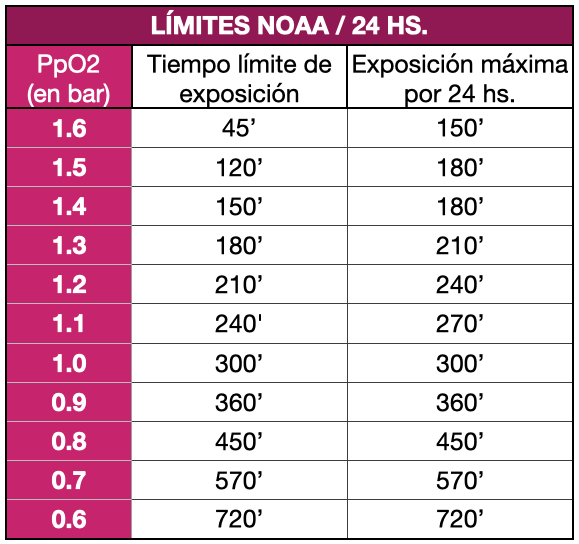
En el buceo técnico, donde se respiran presiones parciales de oxígeno de 1.2, 1.3 e incluso 1.6 ATA durante cierto tiempo, ¿qué sucede con las pausas de aire? En este tipo de buceo, se utilizan principalmente los límites de toxicidad establecidos por la NOAA. La realidad es que éstos, tienen escaso valor predictivo. El riesgo está influido por diversos factores más allá del tiempo y la PO2 inspirada. Durante el buceo, es más probable que se produzcan manifestaciones de toxicidad por oxígeno debido a factores como el ejercicio, la densidad de los gases respirados (especialmente cuando se respiran a través de los sistemas de respiración subacuática) y la retención de CO2. Este último es un factor de riesgo significativo de toxicidad por oxígeno en el sistema nervioso central.
Sin embargo, los períodos en los que los niveles de oxígeno son elevados en el sistema nervioso central (SNC) pueden alcanzar picos superiores al 100% de los límites establecido por la NOAA y por los ordenadores de buceo. Estos períodos suelen producirse durante la descompresión, que es cuando los buzos se encuentran en reposo a poca profundidad y respirando un gas menos denso. En estas condiciones, es poco probable que retengan dióxido de carbono (CO2). Esto explicaría por qué los eventos de toxicidad del sistema nervioso central por oxígeno son raros, a pesar de superar el límite del 100%.
La evaluación de la toxicidad del sistema nervioso central (SNC) se conoce como el «reloj de oxígeno» y se cuantifica en forma de porcentaje. El porcentaje máximo que se puede tolerar antes de que la posibilidad de convulsiones se convierta en una auténtica preocupación, es del 100%.
En la comunidad de buzos recreativos que utilizan equipo recirculadores, la opinión está dividida. Hay quienes directamente no realizan pausas de aire, independientemente de la PO2 inspirada y el tiempo de exposición. Otros las realizan metódicamente. Y hay otro grupo que si determinan que la exposición a una PO2 fue elevada, las realizan, o pasando a circuito abierto con aire o con Nitrox 30 o 32, o simplemente “colocan” su recirculador en la menor PO2 posible (generalmente 0.4 ata), y con eso es suficiente.
Dr. GMauvecin
Foto de portada: Methawee Krasaeden. Pixabay
Literatura recomendada:
HENDRICKS, P. L., HALL, D. A., HUNTER, W. L., ANDHALEY, P. J. (1977). Extension of pulmonary Oz tolerance in man at 2 ATA by intermittent Oz exposure. J. Appl. Physiol. 42,593-599.
Bitterman N, Bitterman H. L-arginine-NO pathway and CNS oxygen toxicity. J Appl Physiol (1985). 1998; 84(5):1633–1638.
Chavko M, Braisted JC, Outsa NJ, Harabin AL. Role of cerebral blood flow in seizures from hyperbaric oxygen exposure. Brain Res. 1998; 791(1-2):75–82.
Heyboer, Marvin. (2014). Seizure incidence by treatment pressure in patients undergoing hyperbaric oxygen therapy. Undersea & hyperbaric medicine: journal of the Undersea and Hyperbaric Medical Society, Inc. 41. 379-85.
Sherlock S, Way M, Tabah A. Audit of practice in Australasian hyperbaric units on the incidence of central nervous system oxygen toxicity. Diving Hyperb Med. 2018 Jun 30;48(2):73-78.
Costa DA, Ganilha JS, Barata PC, Guerreiro FG. Seizure frequency in more than 180,000 treatment sessions with hyperbaric oxygen therapy – a single centre 20-year analysis. Diving Hyperb Med. 2019 Sep 30;49(3):167-174.