Sea que hayamos regresado de nuestras vacaciones de buceo o hayamos finalizado exitosamente una operación de buceo, algunas veces, no solamente traeremos los recuerdos o la satisfacción por la tarea realizada, sino que también podemos traer con nosotros, un acompañante no deseado.
Una vez que ya estemos instalados en nuestro lugar de residencia habitual, de dos a tres semanas después de haber estado realizando el/los buceos, en la zona en la que tuvimos una lesión, que inicialmente fue insignificante (raspón, escoriación, herida punzante), se nos empieza a formar una pápula o nódulo violáceo. También puede presentarse como una placa psoriasiforme (similar a las lesiones por psoriasis) o verruga, generalmente en las manos, pies, codos o rodillas, en el lugar del trauma. Muy probablemente, se deba a una infección producida por el Micobaterium Marinum. Genéticamente, es el pariente más cercano del micobaterium tuberculosis, agente causal de la tuberculosis en el hombre.
El culpable
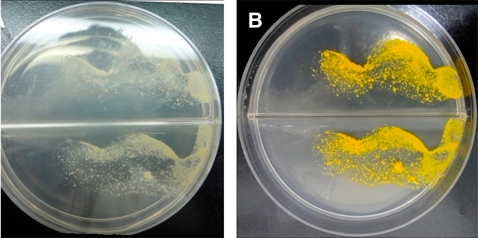
La infección por M. marinum tiene una distribución mundial y este organismo ocupa muchos ambientes acuáticos. Es un patógeno natural de los peces que ha sido responsable de brotes de infecciones en los peces, con una amplia distribución geográfica, tanto en el agua dulce como en la salada. Los granulomas causados por M. marinum en peces son muy similares a los causados por M. tuberculosis en los pulmones del ser humano, incluyendo la presencia de necrosis casposa en el centro de algunos granulomas.
El primer informe de la infección, fue en peces de agua salada en 1926. La infección cutánea en humanos se describió por primera vez en individuos que nadaban en una piscina infectada en 1951. Esta bacteria se la encuentra en peces y ranas, tiene la particularidad que su rango óptimo de temperatura de crecimiento es de 25-35 °C. La infección puede ser causada por una lesión directa de las aletas o mordeduras de los peces, pero en la mayoría de los casos se adquiere durante la manipulación de los acuarios, como durante la limpieza o el cambio del agua.
Manifestaciones clínicas
Las infecciones en humanos consisten en lesiones cutáneas nodulares que pueden progresar a planos más profundos y producir tenosinovitis, artritis y osteomielitis. Debido al rango óptimo de temperatura de crecimiento, la infección suele limitarse a la piel de las partes periféricas y más frías del cuerpo, especialmente las manos y los pies (extremidades superiores e inferiores). La infección diseminada es rara y casi siempre ocurre en individuos inmunodeprimidos. Las lesiones pueden ulcerarse o con frecuencia sanar espontáneamente dentro de 1 a 2 años, con cicatrices residuales.
El diagnóstico de infección por M. marinum muchas veces es dificultoso, ya que debe ser confirmado por histología y bacteriología. Debido a las características individuales del germen, hacen que requiera condiciones muy particulares para su desarrollo. Es por ello que al paciente normalmente se le prescriban tratamientos con diferentes antibióticos, sin resultados satisfactorios.
En la práctica diaria, el diagnóstico se basa principalmente en datos anamnésicos (antecedentes), características clínicas e histológicas y respuesta a la terapia. Los estudios histopatológicos generalmente son inespecíficos durante los primeros 3 meses de la infección. La utilización de coloraciones especiales para este tipo de bacilos (tinción Ziehl-Neelsen) en las muestras de tejido cutáneo, tiene un bajo índice de positividad (sólo en el 9 al 13% de los casos localizados), sin embargo en los cuadros con la infección diseminada, por microscopía se pueden observar bacilos ácido alcohol resistentes, característica muy particular de estas micobacterias.
Sin lugar a dudas, el método de diagnóstico de la infección micobacteriana es un cultivo del tejido tomado por biopsia. Se han reportado cultivos positivos en el 70 al 80% de los casos. La temperatura de crecimiento óptima para M. marinum es de 30 a 35 °C. Por lo tanto, si se sospecha la presencia de una infección micobacteriana, el laboratorio debe ser alertado al respecto para que cultive la muestra a la temperatura adecuada y emplee las técnicas apropiadas. Actualmente no existe en el mercado ninguna prueba de diagnóstico estandarizada disponible comercialmente.
La solución
Una vez alcanzado el diagnóstico, el paciente deberá recibir tratamiento antibiótico. Generalmente, las cepas de M. marinum son susceptibles a los medicamentos antituberosos y antibióticos comunes, como las quinolonas, tetraciclinas, macrólidos, aminoglucósidos. El fracaso del tratamiento generalmente está relacionado con el compromiso profundo de los tejidos o las terapias inapropiadas.
En las infecciones cutáneas superficiales, la claritromicina, la minociclina, la doxiciclina y el trimetoprima-sulfametoxazol se utilizan como monoterapia. La ciprofloxacina y la doxiciclina han mostrado efectividad en algunos informes.
En las infecciones severas, se ha recomendado una combinación aislada de rifampicina y etambutol. En los casos de osteomielitis y/o artritis asociada, algunos autores sugieren tratamiento con claritromicina y etambutol, con la posible adición de rifampicina.
El tratamiento debe ser administrado durante al menos seis semanas hasta 12 meses, dependiendo de la evolución clínica de la lesión. En los casos que no respondan, la amikacina puede ser una buena opción, prescrita en dosis bajas, para minimizar los riesgos de efectos adversos.
Dr. GMauvecin
(Edición periodística: Álvaro López Melián)